长期腹痛、腹泻、便血,反复发作,难以断根!这可能是普通的“肠胃不好”,也可能是一种需要长期管理的慢性病——炎症性肠病。
它听起来像“肠炎”却远比普通肠炎复杂。今天,我们就来彻底理清它
一、什么是炎症性肠病?一场免疫系统“打错”的持久战
想象一下,我们的肠道免疫系统原本是保家卫国的“军队”,负责清除有害细菌病毒。但在炎症性肠病患者体内,这支“军队”却发生了识别错误,将肠道内的正常菌群、食物微粒当成了敌人,发起无休止的“攻击”。
这场错误的、持续的“内战”,导致肠道黏膜发生慢性、非特异性的炎症、溃疡甚至穿孔,这就是炎症性肠病(IBD)的核心。
主要两大类型:
01溃疡性结肠炎
战火主要集中在结肠(大肠)的黏膜层及黏膜下层,从直肠开始连续蔓延,主要表现为反复的黏液脓血便、里急后重(想拉拉不出)。
02克罗恩病
战火可波及从口腔到肛门的任何一段消化道,最常见于小肠末端和结肠。特点是“跳跃性”的病变,可能这段肠子发炎,下一段正常,且炎症侵犯肠壁全层,容易引发瘘管、脓肿等并发症。
关键点:它是一种自身免疫相关的、慢性、终身性疾病,目前无法根治,但可以控制。
二、重要鉴别:炎症性肠病 vs肠易激综合征,别再傻傻分不清
这是大众甚至部分非专科医生最容易混淆的一对。请看下图核心区别:
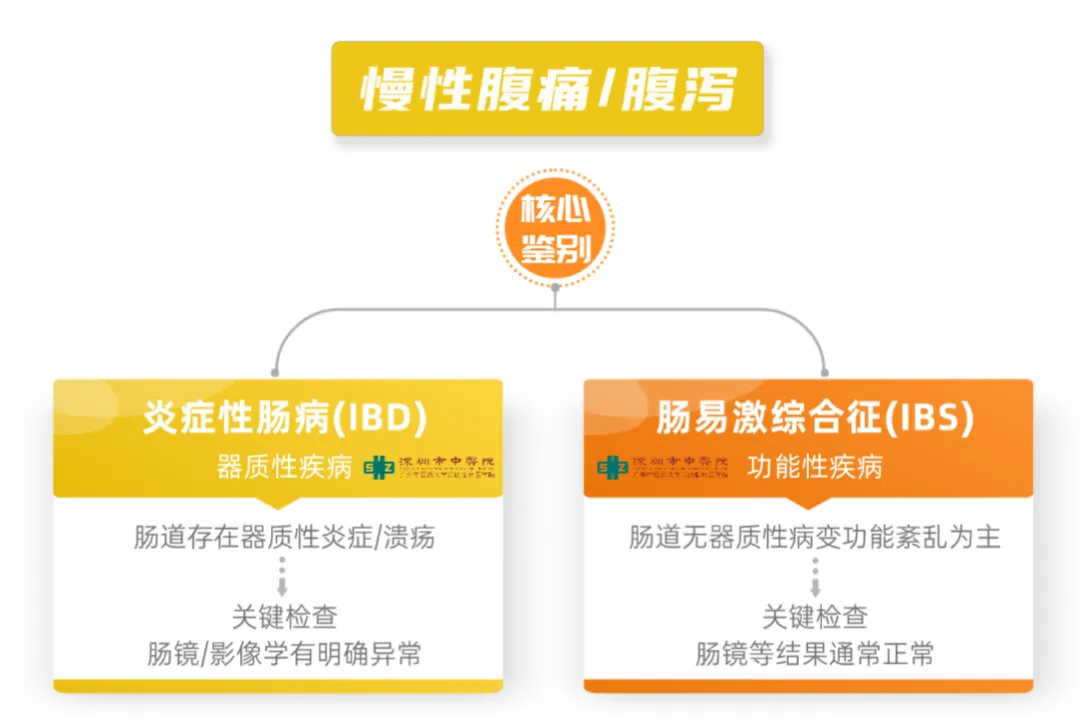
简单来说:
炎症性肠病(IBD)是“城墙坏了”(有器质损伤),需要药物(甚至手术)去“修城墙”、控制炎症。
肠应激综合征(IBS)是“通讯乱了”(功能失调),主要通过调节生活方式、饮食、压力来改善“通讯系统”。
重要提醒:
部分炎症性肠病(IBD)患者在炎症控制后,肠道功能仍未恢复,可能合并IBS样症状。因此,诊断必须由消化科医生通过肠镜、病理活检等检查来明确。
三、扫清常见误区,科学看待炎症性肠病(IBD)
误区1
拉肚子就是肠炎,吃点消炎药/抗生素就好。
正解:炎症性肠病(IBD)的“炎症”是免疫异常所致,与细菌感染无关。滥用抗生素反而会破坏肠道菌群,加重病情。治疗需要使用调节免疫的专用药物(如美沙拉嗪、生物制剂等)。
误区2
得了炎症性肠病(IBD),饮食要极度严格,什么都不能吃。
正解:饮食管理很重要,但非绝对禁止。原则是:活动期需低渣、易消化、高营养,避免粗纤维、乳糖等;在缓解期则可逐渐尝试多样化食物,找到自己的“耐受清单”。营养支持本身就是治疗的一部分。
误区3
中医只能调理,治不了这个病。
正解:现代中医治疗炎症性肠病(IBD),绝非简单的“调理”。基于整体观和辨证论治:
l 在活动期,中医可采用清热化湿、凉血解毒等方法,辅助控制炎症、缓解症状。
l 在缓解期,中医通过健脾益气、温肾固本等方法,帮助修复肠道黏膜、调节免疫平衡、减少复发。
l 中西医结合治疗,常常能达到 “1+1>2” 的效果,帮助患者用更小的代价获得更稳定、更高质量的长效缓解。
误区4
这个病治不好,一辈子就完了。
正解:虽然目前无法“根治”,但通过规范、长期的个体化治疗(包括药物、营养、生活方式干预),绝大多数患者可以实现临床缓解,即没有症状、黏膜愈合,像普通人一样学习、工作、生活以及结婚生育。治疗的终极目标是:与疾病和平共处,获得长治久安。
如果您或亲友长期受不明原因的腹痛、腹泻、便血、体重下降困扰,请务必及时到正规医院脾胃病科或消化内科就诊,进行规范检查。早诊断、早治疗,是控制炎症性肠病、避免严重并发症的关键一步。
(本文由中医院脾胃病科医师结合中西医视角撰写,旨在科普。个体情况千差万别,具体诊疗方案请务必遵从您的主治医生指导。)
供稿来源:深圳市中医院2025级主基地规培医师 朱显辉
科普指导:深圳市中医院脾胃病科(消化) 谢伟昌



