问题一、什么是“肠内营养”?
肠内营养是临床营养支持的重要方式之一,也是改善和维持危重患者营养最符合生理、最经济的措施。肠内营养主要是通过胃肠道以及口服或管饲的方法补充营养物质的营养支持方式。
问题二、肠内营养适合哪些患者呢?
第一种:胃肠功能正常或基本正常,但无法经口进食或摄食不足的患者;
1.无法经口进食:如颅脑外伤、脑卒中、昏迷等患者,这类患者胃肠道功能基本正常,但无法经口正常进食,可通过鼻胃(肠)管或胃(肠)造瘘的方式进行肠内营养支持。
2.摄食不足:如口腔及咽喉部手术、颌面外科手术等患者,这类患者胃肠道功能基本正常,但因吞咽或咀嚼困难,导致摄食不足。
第二种:胃肠功能正常或基本正常,慢性消耗性疾病的患者;
如:肿瘤、烧伤、甲状腺功能亢进、慢性阻塞性肺病、肝硬化、糖尿病、慢性肾衰竭等患者,这类患者胃肠道功能正常,但疾病导致营养消耗增加,发生营养不良的风险高,而通过肠内营养支持有助于改善营养状态、预防营养不良。
第三种:胃肠道功能不良者;
如:小肠切除、胃切除患者,在术后康复阶段及长期居家营养支持时,均需要进行肠内营养支持,满足患者的营养需求;消化道瘘患者以肽类为主的肠内营养制剂作为“食物”,可减轻消化液分泌的刺激作用。此外,吸收不良综合征、小肠憩室炎等慢性腹泻患者也是肠内营养的适应人群。
问题三、肠内营养并发腹泻又是“点解”呢?
腹泻是肠内营养治疗的常见并发症之一,尤其是长期肠内营养治疗的危重症患者,发生率普遍较高。肠内营养并发腹泻的相关因素大致可分为三类,即药物因素、疾病因素、肠内营养因素。
肠内营养并发腹泻,可能是单因素所致,也可能是多种因素相互作用所致,下面,我们介绍肠内营养合并腹泻的可能原因及防治措施。
详细剖析三类致腹泻因素的应对策略!
一、药物因素
药物因素是肠内营养并发腹泻的常见因素,不同药物造成肠内营养腹泻的原因不同,腹泻可由单一药物造成,也可由多种药物相互作用所致,常见引起肠内营养腹泻的药物有:
1.通便药
如:蓖麻油、番泻叶、乳果糖、聚乙二醇、山梨糖醇、硫酸镁等
2.促胃肠动力药
如:甲氧氯普胺、莫沙必利、多潘立酮等。
应对解决方法:停药后腹泻可停止,膳食纤维可用作通便药、促胃动力药的替代品,缓解便秘或腹胀。
3.口服钾制剂
应对解决方法:需要口服补钾时建议以温水稀释,并且避免空腹使用,改用其他补钾方式也可以避免因口服补钾导致的渗透性腹泻。
4.抑酸药
抑酸药改变消化道环境,导致胃肠内有害细菌增殖。
应对解决方法:通过使用微生态制剂(益生菌、益生元),调节肠道菌群,预防腹泻。
5.抗生素
抗生素类药物会破坏肠道菌群平衡从而导致腹泻。
应对解决方法:需要停用原抗生素,换用其他敏感性药物或在抗生素应用期间使用益生菌(如:布拉氏酵母益生菌、双歧杆菌等),同时建议配合使用益生元(可溶性膳食纤维)。
小贴士:对于长期暴露于广谱抗菌药物,尤其是克林霉素、氟喹诺酮类药物和第三代头孢菌素的患者,应注意明确有无艰难梭菌感染的情况。
艰难梭菌是医院和社区感染性腹泻的重要病原体,艰难梭菌感染通常是长期或不规范使用抗菌药物使得艰难梭菌过度繁殖导致肠道菌群失调并释放毒素而引起的,主要临床症状为发热、腹痛、水样便腹泻。
6.其他可能引起肠内营养腹泻的药物
(1)胆碱能药物
如:多奈哌齐、利斯的明、加兰他敏、贝胆碱、吡斯的明;
(2)抗高血压药
如:普萘洛尔、比索洛尔;
(3)非甾体抗炎药
如:吲哚美辛、双氯芬酸、布洛芬、替诺昔康、萘丁美酮、依托度酸、塞来昔布;
(4)镇静药
如:唑吡坦;
(5)选择性5-羟色胺摄取抑制剂
如:氟西汀、舍曲林、艾司西酞普兰、西酞普兰、帕罗西汀;肠道抗炎药(如美沙拉嗪、巴柳氮)、降糖药(如:二甲双胍、阿卡波糖、格列吡嗪、吡格列酮+格列美脲、瑞格列奈)。
当考虑可能是药物因素引起的肠内营养腹泻,处理流程如下:
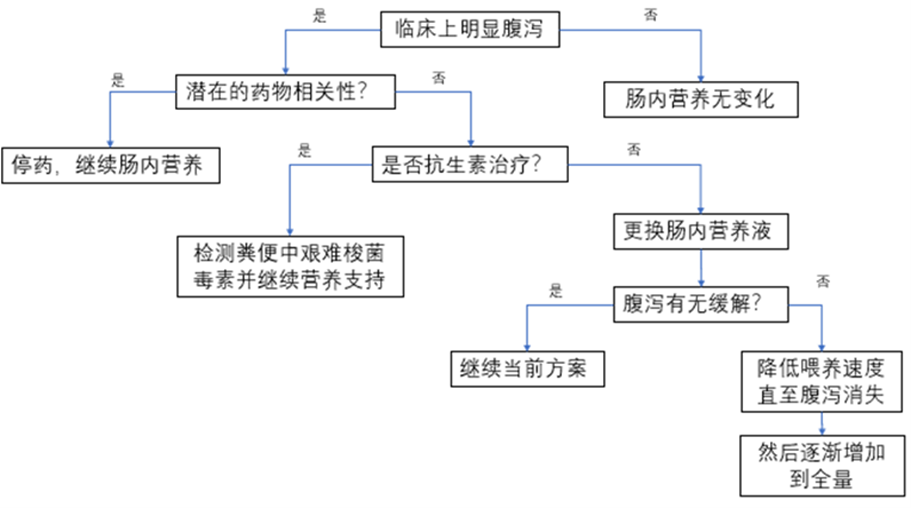
二、疾病因素
肠内营养腹泻的疾病因素,常与原发疾病(如短肠综合征、克罗恩病、溃疡性结肠炎、慢性肠炎、急性中毒、败血症、副伤寒等)、肠内营养前禁食时间、低蛋白血症、疾病严重程度有关。
应对解决方法:
1.注意输注的速度及用量,必要时改用要素型制剂或加用补充性肠外营养;
2.只要肠道存在功能,应该尽早开始实施肠内营养;
3.输注肠内营养液从小剂量、低浓度开始,并逐渐加量,必要时静脉给予白蛋白或部分肠外营养支持;
4.针对应激性胃肠损伤导致的腹泻可使用含谷氨酰胺的肠内营养制剂,修复胃肠粘膜。
三、肠内营养因素
不规范、不合理的肠内营养支持会导致肠内营养相关性腹泻,其与温度、输注方式、输注总量及速度、肠内营养配方等因素相关。
1.温度在输注的过程中应注意保持营养液的温度(37℃-42℃),可通过使用持续加温器实现。
2.输注方式肠内营养的输注方式分为3种:
(1)一次性投给,是将肠内营养液借注射器缓慢注入喂养管内,每次约200mL,每日6~8次,常引起腹胀、腹泻、恶心、呕吐等。
(2)间歇性重力滴注,指将营养液置于输液瓶或塑料袋中,经输液管与喂养管连接,借重力将营养液缓慢滴入胃肠道内,每次约250~400 mL,每日4~6次,是临床常用的输注方式,如出现腹胀、恶心等胃肠道排空延迟症状,可通过减慢输注速率解决。
(3)连续性经泵输注,与间歇性重力输注的装置相同,用输液泵持续输注。一般情况下,肠内营养输注以连续滴注为佳。
3.输注总量及速度
大量营养液进入肠腔,会刺激肠蠕动加快而导致腹泻,一般第1日用1/4总需要量,如患者耐受良好,第2日可增加至1/2总需要量,第3、4日增加至全量。
肠内营养的输注速度开始宜慢,一般为25~50 mL/h,随后每12~24 h增加25 mL/h,最大速率为125~150 mL/h,如患者不耐受应及时减慢输注速度或停止输注。
4.洁净技术与污染
肠内营养制剂应严格遵守无菌配制原则,注意低温保存、避免污染,在冷藏(4℃下)条件下,液体制剂可保存24 h,干粉制剂保存1个月。
5.肠内营养配方
建议在有肠内营养治疗需求时,联系营养科医生制定个体化的营养治疗方案。遇到问题时,与医生、营养师沟通,按不同阶段的疾病要求及时调整营养治疗方案。
例如:使用低脂等渗预消化型的肠内营养液,使用添加谷氨酰胺、膳食纤维、中链脂肪等提高重症患者肠内营养耐受性成分的肠内营养液,使用布拉迪酵母益生菌解决抗生素相关性腹泻,使用具有中医特色的焦米水,止泻收敛;使用改善腹泻的优化蛋白米糊……
根据临床经验,药物因素和疾病因素是营养治疗时腹泻的主要原因,规范的肠内营养支持治疗不仅不会导致腹泻,反而可以改善肠粘膜屏障功能,利于腹泻的控制。
参考文献:
[1]Chang SJ, Huang HH.Diarrhea in enterally fed patients: blame the diet?. Curr Opin Clin Nutr MetabCare. 2013;16(5):588-594.
[2]Brisard L, Le Gouge A, Lascarrou JB, et al. Impact of early enteral versusparenteral nutrition on mortality in patients requiring mechanical ventilationand catecholamines: study protocol for a randomized controlled trial(NUTRIREA-2). Trials. 2014;15:507.
[3]Polage CR, Solnick JV,Cohen SH. Nosocomial diarrhea: evaluation and treatment of causes other thanClostridium difficile. Clin Infect Dis. 2012;55(7):982-989.
[4]Kazanowski M, Smolarek S,Kinnarney F, Grzebieniak Z. Clostridium difficile: epidemiology, diagnostic andtherapeutic possibilities-a systematic review. Tech Coloproctol.2014;18(3):223-232.
[5]Squellati R.Evidence-Based Practice in the Treatment for Antibiotic-Associated Diarrhea inthe Intensive Care Unit. Crit Care Nurs Clin North Am. 2018;30(1):87-99.
科普指导:深圳市中医院营养科 宋晓莉



