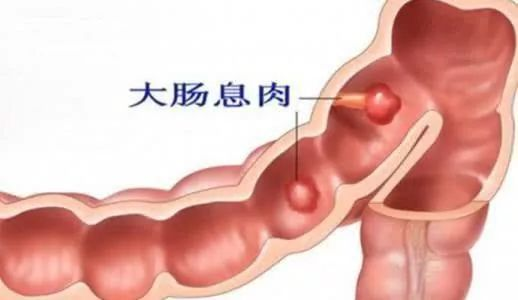
问:何谓肠息肉?
答:肠息肉是指一类从大肠黏膜表面突出到肠腔内的隆起状病变。肠息肉的发病率随年龄的增长而增加,30岁以上结直肠息肉开始增多,60-80岁的发病率最高,其中以腺瘤多发,多好发于乙状结肠和直肠。
问:肠息肉都有些什么表现?
答:肠息肉一般很少出现临床症状,多数在行结肠镜检查时被发现。少数发生在直肠的息肉易引起肠道刺激症状(如腹泻、腹痛、大便次数增多等);巨大的肠息肉可引起肠梗阻,如盲肠息肉等;由于绝大部分肠癌都是从肠息肉发展过来,因此我们建议年龄在40岁以上的人群或者有相关危险因素(如肠癌家族史,肥胖,溃疡性结肠炎,长期吸烟,腌制食品、高脂低纤维饮食习惯等)等高危人群,非常有必要进行结肠镜检查。
问:为什么会得肠息肉?
答:简单地说,高脂饮食及胆汁代谢异常会增加肠道中胆汁酸的含量,胆汁酸与肠道内细菌相互作用产生次级胆酸,对肠上皮细胞具有毒性作用,造成细胞DNA不可逆的损伤,这些受损细胞则逐步形成息肉。另外年龄、吸烟、饮酒、遗传、免疫力低下、肠道菌群紊乱等均会增加肠息肉的发生率。
问:肠息肉怎么处理?
答:通常治疗方式为肠镜下切除或手术切除,对于数量少、体积小的息肉在行肠镜检查时直接切除;对于数量较多、体积较大(>5mm)的患者建议住院行肠镜下切除,以预防出血风险;切除后的息肉会送病理科进行性质判定,不同性质的息肉,其预后及处理亦不相同;但若怀疑息肉恶变,则会先钳取部分组织进行活检,待性质确定后再进行相应处理。
问:肠息肉病理分类
答:肠息肉按照病理性质分类可分为以下四种:1、腺瘤性息肉:包括管状、绒毛状及管状绒毛状腺瘤;2、炎性息肉;3、增生性息肉;4、错构瘤性息肉:幼年性息肉及色素沉着息肉综合征(Peutz-Jeghers综合征,P-J综合征)。临床上腺瘤性息肉多见,约占70%,其次为增生性息肉和炎性息肉。腺瘤的发生是多个基因改变的复杂过程,有研究证明影响腺瘤性息肉与结直肠癌发病的危险因素基本一致,而增生性息肉与炎性息肉则与感染和损伤相关。
管状腺瘤是最常见的组织类型,占腺瘤的60%-80%,多数管状腺瘤为1.0-2.0cm,少数大于3cm,腺瘤的恶变与其大小直接相关。多数管状腺瘤仅表现为轻度不典型增生,也有到达20%的表现为重度非典型增生、原位癌或浸润性癌,仅5%管状腺瘤是恶性的。
绒毛状腺瘤则是一种癌变倾向极大的腺瘤,一般癌变率为40%,故被认为是一种癌前病变。绒毛状管状腺瘤恶变率介于管状腺瘤和绒毛状腺瘤之间。
炎性息肉:是由对炎症反应的再生上皮组成,可以继发于任何一种肠道炎症反应,一般没有恶变倾向,但对于溃疡性结肠炎患者,可以有恶性病变的可能。
增生性息肉:最常见的非肿瘤性息肉,常多发。
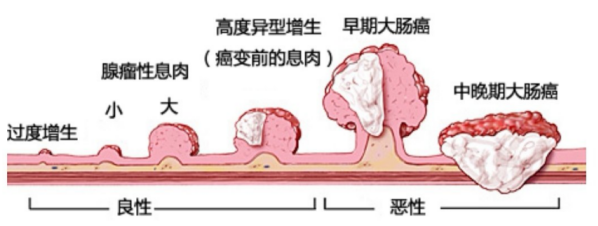
问:肠息肉会发展成肠癌吗?
答:肠息肉继续生长会变成腺瘤,腺瘤未得到控制经过5-10年的时间则可逐步发展成为癌,其发展过程为:息肉→腺瘤→腺瘤伴不典型增生→原位癌→浸润性癌。但并非所有腺瘤都会癌变,腺瘤性息肉的大小及数目与癌变几率呈正相关,>1cm、数目多、分布密则癌变率高,另外广基腺瘤癌变率也比带蒂腺瘤高。
问:该怎么预防调理?是不是发现肠息肉就可以“一切永逸”?
答:其实并不是这样的,切除肠息肉只是去除了已经形成的病变产物,就是“治标”,而肠道内环境这个“本”依旧未得到改善,肠息肉仍有复发的可能。因此肠息肉切除术后要定期复查肠镜,监测有无复发,建议术后3-6个月复查肠镜,以确保有无残留及复发,若无异常可在1-3年后重复肠镜检查,仍无异常的患者自此可5-10年复查一次。
另外人们在日常生活中应改善不良习惯,戒烟戒酒,减少高脂、高油、高糖、加工类肉食、辛辣食物,增加蔬菜纤维、维生素、叶酸等摄入,增加运动,避免久坐。

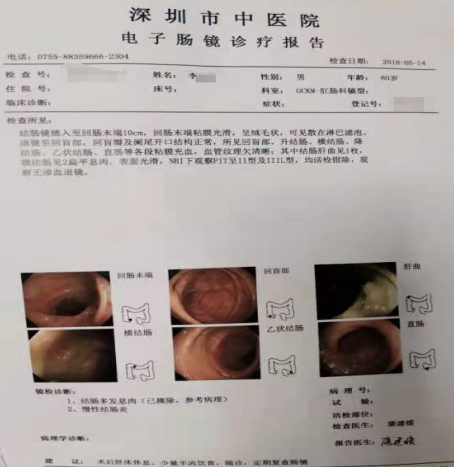
最后,对于肠息肉的患者,中医药治疗对于调理肠道内环境具有显著优势。深圳市中医院肛肠科经过长期理论学习结合临床实践,独创“腺瘤截断方”,可有效减少肠息肉复发及阻断腺瘤癌变,临床反馈良好。病例分享:

本文图片来源于网络若有侵权请联系删除。
深圳市中医院肛肠科 廖颖婴主任



